
Menschen mit Demenz brauchen in jeder Phase der Versorgung besondere Aufmerksamkeit. Nicht nur am Lebensende. Nicht nur im Rahmen von Palliative Care. Und nicht nur dann, wenn eine Situation bereits eskaliert ist.
Der Grund ist einfach: Viele Menschen mit Demenz können Beschwerden, Bedürfnisse, Ängste oder Überforderung nicht mehr zuverlässig in Worte fassen. Schmerzen, Atemnot, Hunger, Durst, Scham, Harndrang, Kälte, Erschöpfung, Einsamkeit oder spirituelle Not zeigen sich dann häufig anders: durch Rückzug, Unruhe, Abwehr, Rufen, Weinen, Erstarren, Aggression, veränderte Mimik oder Körperspannung. Für Pflegefachpersonen bedeutet das: Sie müssen Verhalten nicht nur registrieren, sondern deuten. Sie sind oft die ersten, die Veränderungen bemerken. Und sie sind häufig diejenigen, die zwischen körperlicher Not, psychischer Belastung, Beziehungsgestaltung, Angehörigen und ärztlichen Entscheidungen vermitteln.
Verhalten doppelt lesen: Bedürfnis und körperliche Not
In der Versorgung von Menschen mit Demenz sollte Verhalten immer doppelt gelesen werden: als möglicher Ausdruck eines Bedürfnisses – und als möglicher Hinweis auf körperliche Not.
Ein Beispiel: Ein Heimbwohner ruft wiederholt, schlägt die Decke weg und lässt keine Unterstützung bei der Körperpflege zu. Das kann Angst sein. Es kann Scham sein. Es kann Überforderung sein. Es kann aber auch Schmerz, Harndrang, Atemnot, Kälte, Schwindel, Infekt, Obstipation oder ein beginnendes Delir sein.
Aus einer Infektion kann man niemanden „hinausvalidieren“. Schmerzen, Delir, Harndrang, Atemnot, Exsikkose oder Stoffwechselentgleisungen verschwinden nicht durch warme Worte.
Wertschätzung bleibt wichtig. Aber sie ersetzt keine professionelle Beobachtung, keine pflegefachliche Einschätzung und keine medizinische Abklärung. Pflegefachpersonen dürfen und müssen körperliche Warnzeichen ernst nehmen – auch dann, wenn Laien das Verhalten vorschnell nur psychologisch oder biografisch (ver-)erklären.
Deshalb braucht gute Demenzversorgung eine systematische Beobachtung. Hilfreiche Fragen sind:
Was ist heute anders als sonst?
Gab es einen Auslöser?
Wie sind Mimik, Atmung, Hautfarbe, Körperhaltung und Körperspannung?
Gibt es Hinweise auf Schmerz, Infekt, Harndrang, Obstipation, Hunger, Durst, Übelkeit oder Atemnot?
Wird die Situation besser durch Ruhe, langsamere Ansprache, vertraute Personen, Lagerung, Wärme, Musik, Nähe oder Abstand?
Diese Deutung bleibt manchmal unsicher. Aber sie wird professioneller, wenn sie nicht zufällig geschieht, sondern im Team besprochen, dokumentiert und überprüft wird.
Warum ein „palliativer Blick“ nicht erst am Lebensende beginnt
Palliative Care wird oft erst mit Sterben, Schmerztherapie oder der letzten Lebensphase verbunden. Für Menschen mit Demenz ist das zu eng gedacht. Ein palliativer Blick bedeutet nicht automatisch: „Es wird nichts mehr getan.“ Er bedeutet vielmehr: Die Versorgung fragt frühzeitig nach Lebensqualität, Belastung, Würde, Symptomlinderung, Beziehung, Sicherheit, Halt und dem mutmaßlichen Willen des Menschen.
Bei Demenz ist dieser Blick besonders wichtig, weil der Verlauf schleichend ist. Es gibt oft keinen klaren Wendepunkt. Die Versorgung verändert sich Schritt für Schritt: mehr Stürze, mehr Infekte, mehr Schluckprobleme, Gewichtsverlust, weniger Belastbarkeit, mehr Erschöpfung, zunehmende Abhängigkeit, mehr Unruhe oder Rückzug. Gerade deshalb gehört eine palliative Haltung nicht nur in spezialisierte Palliativteams. Sie gehört in die stationäre Langzeitpflege, in die ambulante Versorgung, in die Tagespflege, ins Krankenhaus und in die Angehörigenberatung.
Die Leitfrage lautet nicht: „Ist dieser Mensch schon palliativ?“ Sondern: „Was braucht dieser Mensch jetzt, damit Belastung reduziert, Würde geschützt und Lebensqualität erhalten wird?“.
Entscheidungen werden schwieriger, wenn Sprache fehlt
Menschen mit Demenz können häufig nicht mehr zuverlässig erklären, was sie möchten, was sie belastet oder welche Behandlung sie wünschen. Gleichzeitig bleiben Wille, Vorlieben, Abneigungen, Würde und Selbstbestimmung bedeutsam.
Das macht Entscheidungen anspruchsvoll. Soll ein Mensch ins Krankenhaus eingewiesen werden? Ist eine Untersuchung noch hilfreich oder vor allem belastend? Wird eine Behandlung den Zustand verbessern oder zusätzlichen Stress verursachen? Was war früher wichtig? Was passt zum mutmaßlichen Willen? Was sagen Angehörige? Was beobachtet das Team?
Pflegefachpersonen spielen hier eine Schlüsselrolle. Sie erleben den Menschen im Alltag. Sie sehen, was beruhigt, was belastet, was Abwehr auslöst, was Nähe ermöglicht und wann sich ein Zustand verändert.
Diese Beobachtungen sind keine Nebensache. Sie sind entscheidungsrelevante Informationen.
Mehr zu Thema lesen Sie hier und hier.
Selbstbestimmung bleibt auch bei fortgeschrittener Demenz bedeutsam
Auch wenn Entscheidungen schwieriger werden, verschwindet das Bedürfnis nach Einfluss auf das eigene Leben nicht. Menschen möchten sich nicht ausgeliefert fühlen. Sie möchten nicht nur Objekt von Pflegehandlungen sein.
Wird Autonomie nicht beachtet, kann das Folgen haben: Abwehr, Rückzug, Passivität, Frustration oder Aggression. Umgekehrt können kleine Entscheidungsmöglichkeiten viel bewirken.
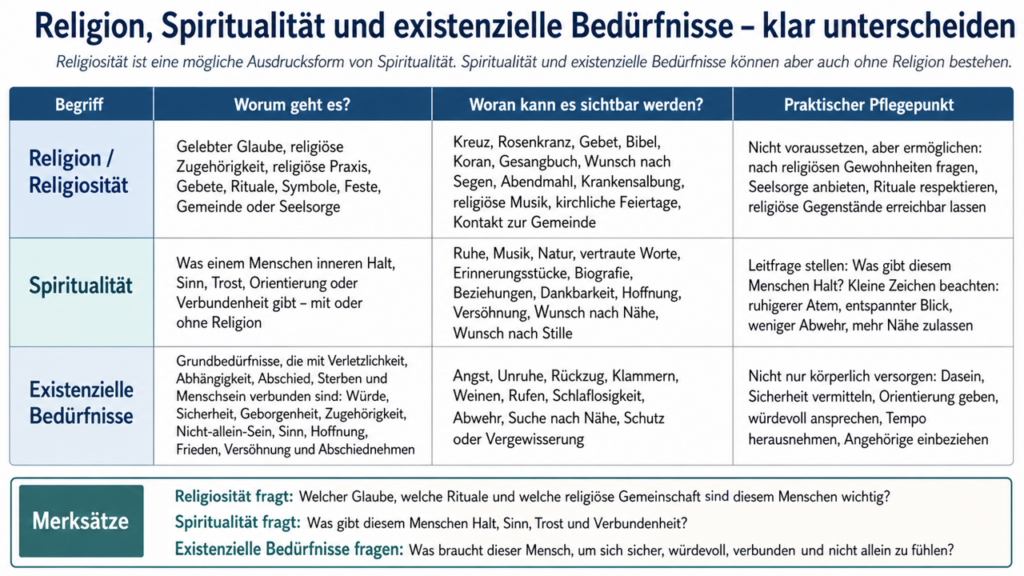
Religiöse, spirituelle und existenzielle Bedürfnisse gehören zur Versorgung dazu
Menschen mit Demenz haben nicht nur körperliche Bedürfnisse. Sie brauchen auch Halt, Trost, Zugehörigkeit, Würde, Vertrautheit, Sinn, Versöhnung, Hoffnung und das Gefühl, nicht allein zu sein.
Das ist nicht nur ein Thema für das Lebensende. Existenzielle Bedürfnisse können während der gesamten Versorgung sichtbar werden und ihren Ausdruck auch in Verhalten finden: bei Angst, Heimweh, Unruhe, Abschieden, Schmerzen, Krankenhausaufenthalten, Verlusten oder zunehmender Abhängigkeit. Dabei darf Religiosität nicht automatisch vorausgesetzt werden. Aber sie sollte auch nicht übersehen werden. Gerade bei hochaltrigen Menschen können Gebete, Lieder, Feste, Segenszeichen, Kirchenbesuche oder religiöse Rituale biografisch bedeutsam gewesen sein – auch wenn sie heute nicht mehr erklärt werden können.
Eine bessere Frage als „Sind Sie religiös?“ lautet deshalb oft an Angehörige: „Gab es früher Gebete, Lieder, Rituale, Feste, Musik, Orte, Symbole oder Gewohnheiten, die diesem Menschen Halt gegeben haben?“. Genauso wichtig ist die Frage: „Was sollte vermieden werden?“. Denn auch religiöse oder biografische Impulse können unpassend sein, wenn sie nicht zur Person passen.
Biografiearbeit muss Konsequenzen haben
Biografiearbeit ist nur dann sinnvoll, wenn aus ihr konkrete Folgen entstehen. Eine Sammlung von Informationen ohne praktische Konsequenz hilft wenig. Entscheidend ist die Frage: Was verändert sich dadurch in der Versorgung?
Wenn bekannt ist, dass ein Mensch früher gern gesungen hat, kann Musik gezielt eingesetzt werden. Wenn ein bestimmter Name vertrauter ist, sollte er verwendet werden. Wenn jemand Berührungen am Kopf ablehnt, muss das Team es wissen. Wenn ein früheres Abendritual beruhigt, sollte es eingeplant werden. Wenn jemand auf bestimmte religiöse Zeichen positiv oder negativ reagiert, gehört auch das in die Dokumentation. Biografiearbeit wird nur wirksam, wenn sie in Alltagshandeln übersetzt wird. Ansonsten ist sie nicht mehr als eine Sammlung an Informationen, die letztlich überflüssig Zeit gebunden hat.
Fazit: Demenzversorgung braucht Haltung, Deutung und vorausschauendes Handeln
Gute Versorgung von Menschen mit Demenz beginnt nicht erst, wenn Symptome eskalieren. Und ein palliativer Blick beginnt nicht erst in der Sterbephase. Über die gesamte pflegerische Versorgung hinweg geht es darum, Belastung zu erkennen, Bedürfnisse zu verstehen, Würde zu schützen, Selbstbestimmung so weit wie möglich zu erhalten und körperliche Not nicht zu übersehen.
Pflegefachpersonen leisten dabei weit mehr als Unterstützung im Alltag. Sie beobachten, übersetzen, beruhigen, schützen, erklären, vermitteln und geben Halt. Der zentrale Satz für die Praxis lautet:
Bei Menschen mit Demenz müssen wir Verhalten doppelt lesen: als Ausdruck von Bedürfnissen – und als möglichen Hinweis auf körperliche Not.
Jochen Gust



