„Demenz“ – das ist weit mehr als eine Diagnose. Die Bezeichnung ist ein Urteil. Auch deshalb fürchten wir sie. Schon beim Wort schwingt für viele Menschen die Bedeutung mit, nicht mehr selbst entscheiden zu können. Nicht mehr selbst entscheiden zu dürfen. Nicht mehr Herr / Frau seiner selbst zu sein. Fremdbestimmung, Autonomieverlust, Hilflosigkeit.
Menschen mit Demenz sind mit Fortschreiten der Erkrankung auf Hilfe angewiesen, das ist unstrittig. Und es kann im Verlauf auch notwendig sein, gegen den (mutmaßlichen) Willen der Betroffenen zu entscheiden und zu handeln.
Zwang als Folge von Haltung
Um gegen den Willen von Menschen mit Demenz zu handeln, bedarf es einer Rechtfertigung. Zu oft liegen jedoch Scheinberechtigungen vor. Einerseits ist dies die Haltung, dass „wir“, die Gesunden in den helfenden Berufen ja nur Gutes tun (wollen). Und dies, obwohl das gar nicht die eigentliche Aufgabe ist. Es erlaubt aber ein Ungleichgewicht, eine Art Demenzpaternalismus: „Ich habe keine Demenz und bin sogar vom Fach, also weiß ich was gut für Sie ist. Ich weiß, was Sie eigentlich wollen oder wollen würden, wären Sie nicht dement.“. Das blendet vollkommen aus, dass wir nichtdementen Menschen jederzeit zugestehen, ungesunde oder unkluge Entscheidungen zu treffen. Rauchen z.B. . Zuviel Zucker zu sich zu nehmen, zu wenig Bewegung zu haben, ein paar Whisky mehr zu trinken weil man unter Freunden ist als man eigentlich verträgt usw. usw. . Menschen mit Demenz werden solche Entscheidungen oft nicht mehr zugestanden. Oder direkt damit verbunden, dass sie mangels Vernunft oder aufgrund ihrer Demenz so entscheiden – nicht, weil sie die Folgen in Kauf nehmen. (Vermeintliche) Expertise entscheidet dann, ob sich mein Gegenüber „richtig“ verhält. Nicht selten als eine moralische Wertung oder als eine, die an Idealen ausgerichtet ist. Der Mensch mit Demenz im Heim trinkt, isst und scheidet jeden Tag genug aus – sonst leisten die Mitarbeiter dort keine gute Arbeit, richtig? Und das ist auch die andere Seite des Würfels. Gerade Pflegende geraten unter Druck, wenn es ihnen nicht gelingt, Anweisungen und Anordnungen auszuführen. Die Kollegin, der Kollege der rückmeldet, dass der Patient die Einnahme oder Maßnahme abgelehnt hat geht das Risiko ein als jemand zu gelten, der „mit Dementen nicht gut um kann.“. Da wird, mit und ohne gutes Gewissen dann durchaus halt mal nachgeholfen. Insbesondere wenn es um die Gabe von Psychopharmaka geht. Hat ja der Arzt angeordnet.
Zwangsmaßnahmen – nur mit Recht
Zwangsmaßnahmen bedürfen der Genehmigung. Punkt. Der §1906a BGB trifft Aussagen zur Genehmigungsfähigkeit und ihrer „Hürden“. Menschen können und dürfen Maßnahmen, zB. die Einnahme von Medikamenten, ablehnen! Auch dann, wenn sie eine Demenz haben. Ihrem Willen zuwider zu handeln ist genehmigungsbedürftig und dies wiederum ist an Bedingungen geknüpft.
Demnach ist eine Zwangsbehandlung neben den anderen zu prüfenden Punkten dann genehmigungsfähig, wenn der „drohende gesundheitliche Schaden durch keine andere den Betreuten weniger belastende Maßnahme abgewendet werden kann.“. Das schreibt der Gesetzgeber so vor.
Diesen Punkt greife ich heraus, weil Medikamente als Versorgungskrücken dienen können. Vor allem der Mangel an Pflegefachfrauen und -männern birgt das Risiko, dass Menschen mit Demenz übermäßig oft medikamentös „gedämpft“ oder ruhiggestellt werden. Die vollständig fehlende Regelfinanzierung von Betreuungsangeboten die den langweiligen und fremden Krankenhausalltag auflockern und auszuhalten helfen, verschärft die Situation noch. Betreuung gibt es, anders als in Heimen, nur als Insellösungen einiger besserer Kliniken, und auch dort häufig nur als „Projekt“. Nach wie vor endet der sonst zugestandene der Betreuungsbedarf von Patienten mit Demenz für Kostenträger und Gesetzgeber an der Kliniktür.
Zwang vermeiden braucht Zeit
Zurück zum 1906a. Die Zwangsbehandlung ist also nur dann zulässig, wenn das Ziel nicht anders, für den Betreuten weniger belastend, erreicht werden kann. Die Frage ist, ob bei bestehendem Fachkräftemangel überhaupt ausreichend der Versuch unternommen wird und werden kann, den Patienten zu überzeugen oder Verhalten anders zu beeinflussen oder das Behandlungsziel auf weniger invasive Art zu erreichen. Unter Absatz 4 ist zu lesen, dass „zuvor ernsthaft, mit dem nötigen Zeitaufwand und ohne Ausübung unzulässigen Drucks versucht wurde, den Betreuten von der Notwendigkeit der ärztlichen Maßnahme zu überzeugen“. Mit dem nötigen Zeitaufwand. Soso und aha.
Der Fachkräftemangel ist vor allem doch auch ein Mangel an Zeit für Patienten. Und Menschen mit Demenz brauchen diese Zeit ganz besonders. Werden nicht allzu oft Störungen im Ablauf medikamentös beseitigt, die das Verhalten von Menschen mit Demenz mit sich bringen kann? Weil es an Alternativen mangelt? Auch weil Ärzte unter Druck gesetzt werden, endlich „was zu tun“, gegen diesen nervigen Patienten der einfach nicht im Bett bleiben will und seine Medikamente nicht nimmt?
Medikamenteneinsatz um Unzulänglichkeiten im Gesundheitswesen auszugleichen – das ist tägliche Realität, nicht nur eine fiese Unterstellung. Es ist sogar auf eine zynische Art logisch.
Hinzu kommt häufig ein unzureichender Schulungsstand beim Thema. Um Patienten mit Demenz zu nützen, müssen die ganz praktischen Probleme der Krankenhausmitarbeitenden angegangen werden. Theoretische Umgangskonzepte die von Pflegefachfrauen und -männern ein mehr an Zeit erfordern, taugen in der Praxis wenig wenn diese nicht zusätzlich eingräumt wird. Wohlmeinende, aber nicht wirklich umsetzbare Konzepte bergen zudem das Potential, Kolleginnen und Kollegen zusätzlich zu frustrieren. Daher: Verbesserungen im Krankenhaus für Patienten mit Demenz die Sie als Demenzbeauftragte*r erzielen wollen, müssen immer auch die Interessen und Möglichkeiten Ihrer Kolleginnen und Kollegen angemessen berücksichtigen – und dort zu Verbesserungen führen. Sonst bleibt die Umsetzung auf der Strecke.
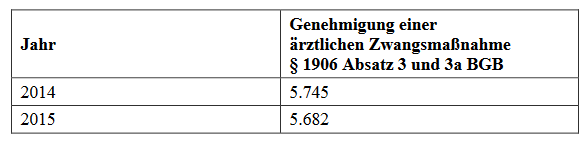
Wie oft kommen nun Zwangsbehandlungen von Menschen mit Demenz vor? Eine genaue Auskunft dazu kann ich leider nicht geben. Es gibt Zahlen, ja. Aber in diese mischen sich immer auch andere Betroffene hinein, so dass es keine direkte Aussage dazu gibt. Zudem würden und werden von einer Zählung nur jene erfasst, bei der es zu einem offiziellen Akt, sprich zu einem Antrag auf Genehmigung gekommen ist.
„Statistische Daten zu ärztlichen Zwangsmaßnahmen im Rahmen einer Betreuung werden beginnend mit dem Jahr 2014 jährlich in der vom Bundesamt für Justiz erstellten Statistik zu Betreuungsverfahren erfasst und auf der Homepage des Bundesamtes veröffentlicht. Dabei erfolgt eine Differenzierung lediglich nach dem Antragsteller (Betreuer oder Bevollmächtigte) und nach dem Ergebnis des Verfahrens (Anordnung oder Genehmigung/Ablehnung). Die weitergehenden er-fragten Informationen, insbesondere personenbezogene Daten der betroffenen Personen, werden nicht erhoben.“
Zitat aus der Drucksache18/11619, Antwort der Bundesregierung auf eine Kleine Anfrage der Abgeordneten Maria Klein-Schmeink, Corinna Rüffer, Elisabeth Scharfenberg, weiterer Abgeordneter und der Fraktion BÜNDNIS 90/DIE GRÜNEN – Drucksache 18/11259 –
Das Bundesministerium für Justiz und Verbraucherschutz teilte mir auf Nachfrage zu konkreten Zahlen zu Betroffenen mit Demenz am 03.08.20 mit:
„Dem BMJV liegen zu Ihren Fragen keine Zahlen vor. Weder in den früheren Erhebungen der Amtsgerichte noch in der seit 2016 geführten Betreuungsstatistik werden die Zahlen zu ärztlichen Zwangsbehandlungen nach Krankheitsbildern aufgeschlüsselt.“
Als Demenzbeauftragte müssen Sie in Ihrer Klinik daran mitwirken, dass Menschen mit Demenz möglichst kein Zwang widerfährt – und schon gar keine widerrechtliche Zwangsbehandlung. Daran arbeiten, dass Alternativen gesehen und umgesetzt werden, statt den Willen Betroffener zu übergehen. Die rechtlichen Bedingungen, Hürden, Grenzen und Zuständigkeiten müssen allen Handelnden Ihres Hauses bekannt sein. Dabei ist darauf abzustellen, dass der Gesetzgeber nicht nur Einwilligungs- und Geschäftsfähigkeit kennt, sondern auch den natürlichen Willen als anzulegenden Maßstab für die Wünsche (s)einer Behandlung bei Patienten kennt.
Und Verstöße oder problematische Handlungen müssen angesprochen und / oder als CIRS-Meldung aufgearbeitet werden.
Über verschiedene Rechtsfragen habe ich auch mit Prof. Volker Großkopf gesprochen. Eigentlich für einen anderen Zweck, haben wir doch beschlossen, (Teile) des Gesprächs zu veröffentlichen. Sie finden es bei der Rechtsdepesche, deren Herausgeber Prof. Großkopf ist.
Bleiben Sie dran.
Ihr
Jochen Gust
Photo 1 / Titelbild: by National Cancer Institute on Unsplash
Photo 2 / Medik. i. Hand: by Isaac Quesada on Unsplash




