
In Klinik, ambulanter Versorgung und Pflegeheimen begegnet Ihnen Verhalten, das als seltsam, auch als „abnorm“ oder „herausfordernd“ erlebt wird: Unruhe, Abwehr, Rufen, Aggression, Weglaufdrang, Misstrauen, Mitmachen verweigern, Entkleiden, dauerndes Klingeln, Fixiertsein auf ein Thema. Die entscheidende Frage ist selten: „Wie kriege ich das weg?“ – sondern: „Was will mir dieses Verhalten sagen, und was braucht die Person jetzt, damit sich die Situation normalisiert?“. Da der Pflegealltag vielerorts häufig von Zeitdruck geprägt ist, braucht es griffige, einprägsame Methoden. Schritte, die auch unter Druck gelingen sind wichtiger als der gute Rat: „Setzen Sie sich doch mal ne halbe Stunde zum Betroffenen.“ – weil man „die halbe Stunde“ im normalen Dienst einfach meist nicht hat.
Herausforderndes Verhalten wirkt im Moment oft wie ein persönlicher Angriff oder wie „reine Unkooperativität“. Im Alltag hilft es, den emotionalen Impuls kurz zu parken und in einen strukturierten Modus zu wechseln: erst beobachten, dann prüfen, dann handeln – und das Ganze so dokumentieren, dass es in Übergabe, Visite und Verlegungsbericht sofort nutzbar ist.
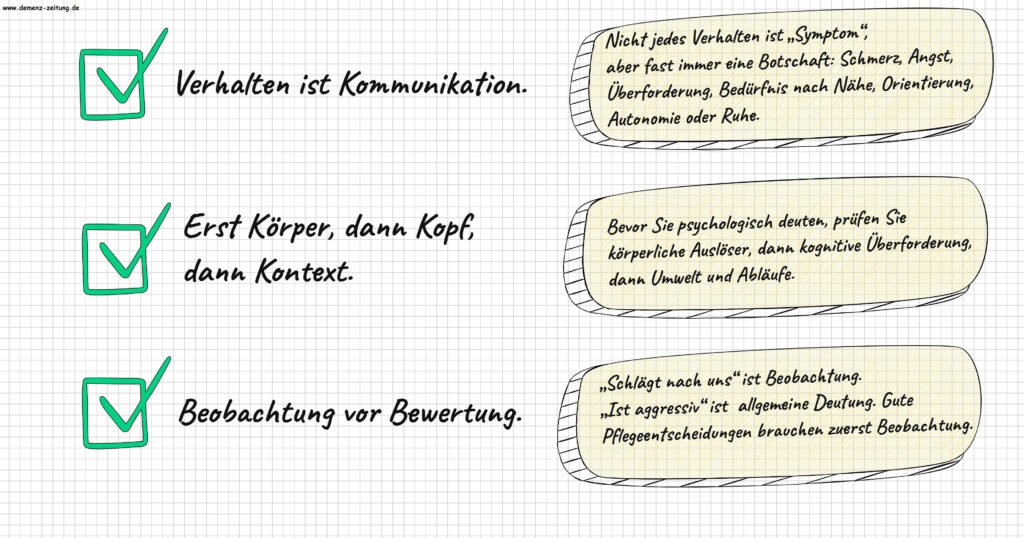
Drei Merksätze, die Sie durch fast jede Situation tragen
Der einfache 5-Schritt-Algorithmus: STOPP – PRÜFEN – EINORDNEN – HANDELN – DOKUMENTIEREN
STOPP: Sichern Sie in den ersten 20 Sekunden Beziehung und Sicherheit, indem Sie Tempo rausnehmen (Merksatz: Langsam werden, um schneller zu werden). Halten Sie ggfs. Abstand, bleiben Sie offen in der Körperhaltung, sprechen Sie ruhig und in kurzen Sätzen, reduzieren Sie nötigenfalls Reize (Licht, Lärm, Personenanzahl) und bieten Sie echte Wahlmöglichkeiten an (zwei akzeptable Optionen). Wenn möglich, spricht nur eine Bezugsperson. Mini-Sätze, die fast immer tragen: „Ich sehe, das ist gerade zu viel. Ich bleibe bei Ihnen.“ / „Wir machen erst eine kurze Pause. Dann schauen wir gemeinsam weiter.“ / „Sie müssen das nicht jetzt. Wollen Sie erst sitzen oder erst trinken?“
PRÜFEN: Wechseln Sie direkt in den „Körper zuerst“-Schnellcheck, vor allem wenn das Verhalten plötzlich kippt (Merksatz: Wenn Verhalten plötzlich kippt, ist es oft Körper) und nicht auf den ersten Blick eine in Frage kommende Ursache wahrscheinlich ist. Prüfen Sie je nach Setting systematisch Schmerz (auch „stumm“: Mimik, Schonhaltung, Abwehr bei Berührung), Harndrang/Obstipation/Übelkeit, Atemnot/Hypoxie, Fieber/Infekt/Dehydratation, Hypo-/Hyperglykämie und Blutdruckentgleisung, Nebenwirkungen/Interaktionen (neue Medikamente, Dosisänderungen, Sedierung), Sinnesprobleme (Brille/Hörgerät fehlt, Blendung, Dunkelheit) sowie Entzug (Nikotin, Alkohol, Benzodiazepine) und Schlafmangel. Pragmatischer Merksatz: Wenn Sie keinen Auslöser finden: Abstimmung mit Team / Arzt und: behandeln Sie zuerst das Naheliegende, das gefährlich ist oder zu werden droht.
EINORDNEN: Trennen Sie konsequent Fakten von Deutung (Merksatz: Fakt ist messbar. Deutung ist eine Hypothese). Beschreiben Sie konkret, was passiert (was, wie lange, wie oft, in welcher Situation, mit welchen Worten) und markieren Sie erst danach Ihre Vermutung als Hypothese, statt sie als Eigenschaft der Person zu formulieren.
Drei robuste Interventionsblöcke, die fast immer helfen
A) Orientierung und Kontrolle zurückgeben
- ankündigen, erklären, in kleine Schritte zerlegen
- Zustimmung aktiv einholen (auch nonverbal)
- Optionen: „Jetzt oder in 10 Minuten?“ – „Links oder rechts?“
B) Reiz und Tempo anpassen
- Umgebung beruhigen, Personenzahl reduzieren
- Pausen einbauen, Tätigkeiten verkürzen
- bekannte Routinen nutzen (gleiche Reihenfolge, gleiche Worte)
C) Beziehung und Würde schützen
- nicht diskutieren, nicht belehren, nicht „gewinnen“
- bei Abwehr: „Rückzug statt Druck“
- bei Angst: „Sicherheitssätze“ wiederholen, nicht argumentieren
Wenn Gefahr im Verzug ist:
- Teamruf, klare Rollen, Schutz vor Verletzungen
- medizinische Abklärung priorisieren (z. B. akutes Delir, Hypoxie, Hypoglykämie)
- freiheitsentziehende Maßnahmen sind Hochrisiko: immer verhältnismäßig, begründet, so kurz wie möglich, sauber dokumentiert und nach Hausstandard/gesetzlichen Vorgaben
Dokumentieren: Kurz, standardisiert, übergabefähig
Merksatz: Dokumentation ist Teamgedächtnis und Patientensicherheit.
Nutzen Sie ein kurzes Schema, das in Übergabe, Visite und Verlegungsbericht andockt. Am praktikabelsten ist ein kurzer Eintrag im Muster Situation – Observation – Vermutete Faktoren – Maßnahme – Effekt.
Kurzschema für Übergabe, Visite und Verlegungsbericht
Nutzen Sie ein kurzes Schema, das in Übergabe, Visite und Verlegungsbericht andockt:
- S Situation: Wann, wo, wodurch ausgelöst?
- O Observation: Was genau, wie stark, wie lange?
- V Vermutete Faktoren: Körper/Kopf/Kontext (nur als Hypothese markieren)
- M Maßnahme: Was wurde konkret getan?
- E Effekt: Was hat sich geändert, woran erkennbar?
Wir bewerten Verhalten nicht moralisch – wir lösen ein Versorgungsproblem. Wenn Ihr Team eine gemeinsame Sprache hat (Fakt vs. Deutung, Körper-Kopf-Kontext, S-O-V-M-E), sinkt das Konfliktpotential im Team, Übergaben werden kürzer, und die betroffene Person erlebt mehr Sicherheit und weniger Eskalation. Gerade Krankenhäuser sollten zudem darauf achten, dass möglicher Mehraufwand auch dokumentiert wird.
Jochen Gust





